Kurzvisite
S: Patient wohl auf.
O: OP-Zugang ohne pathologischen Befund. Wunde trocken und reizlos; Mobilisation gebessert, auf Stationsebene mobil; Medis reduziert.
P: Physio, Kontrollröntgen, Labor, keine weiteren Fragen.
E: Entlassung geplant.
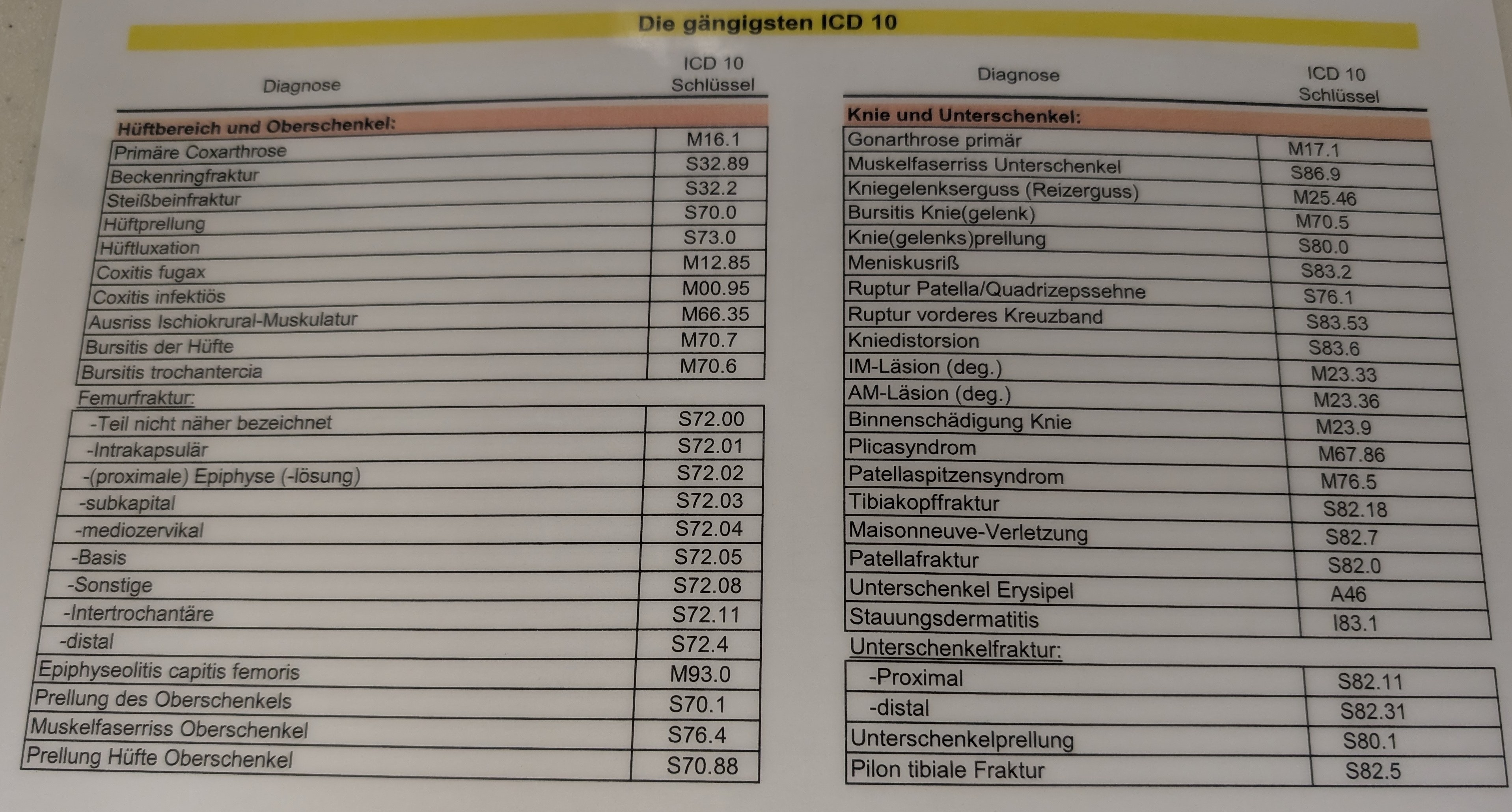
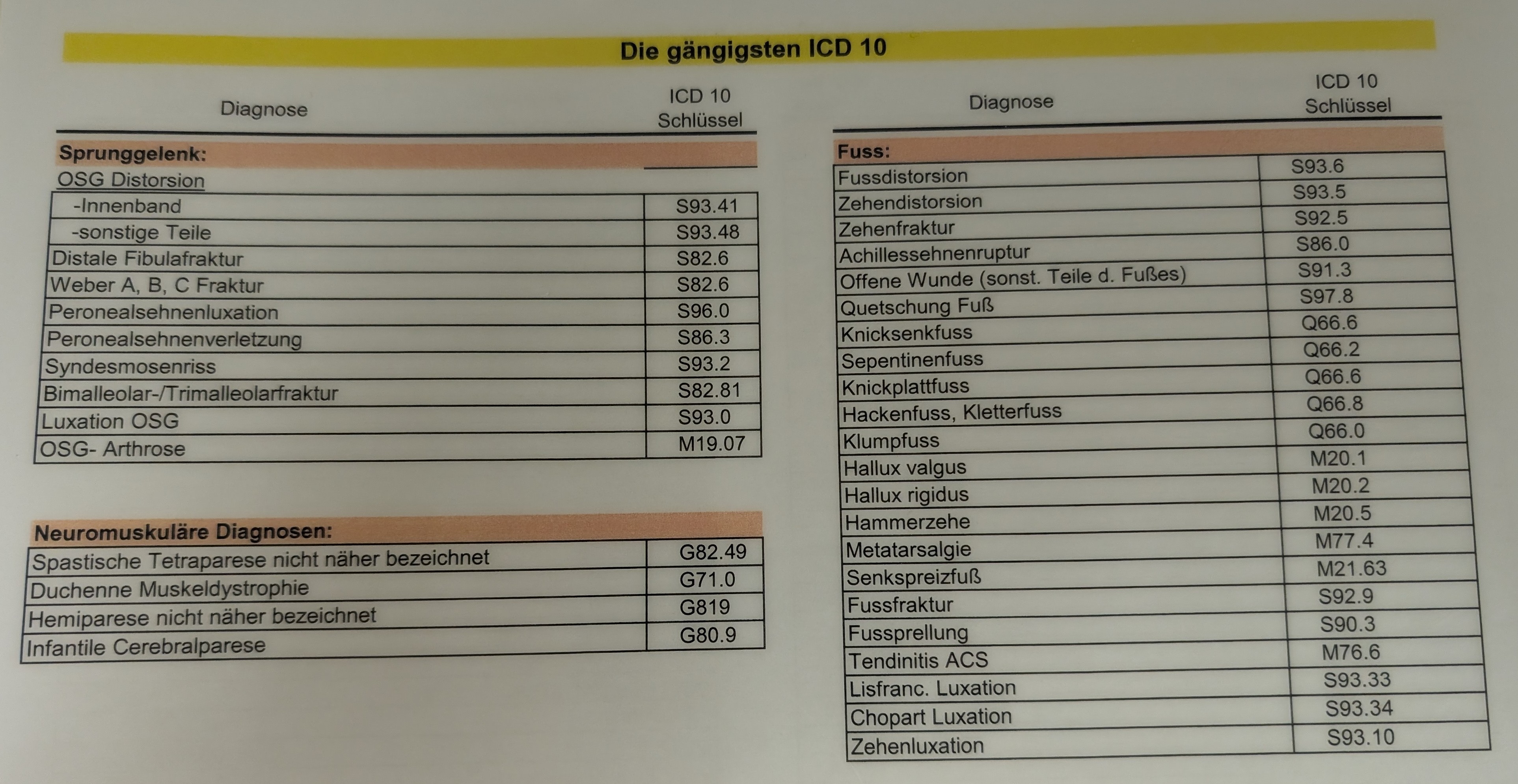
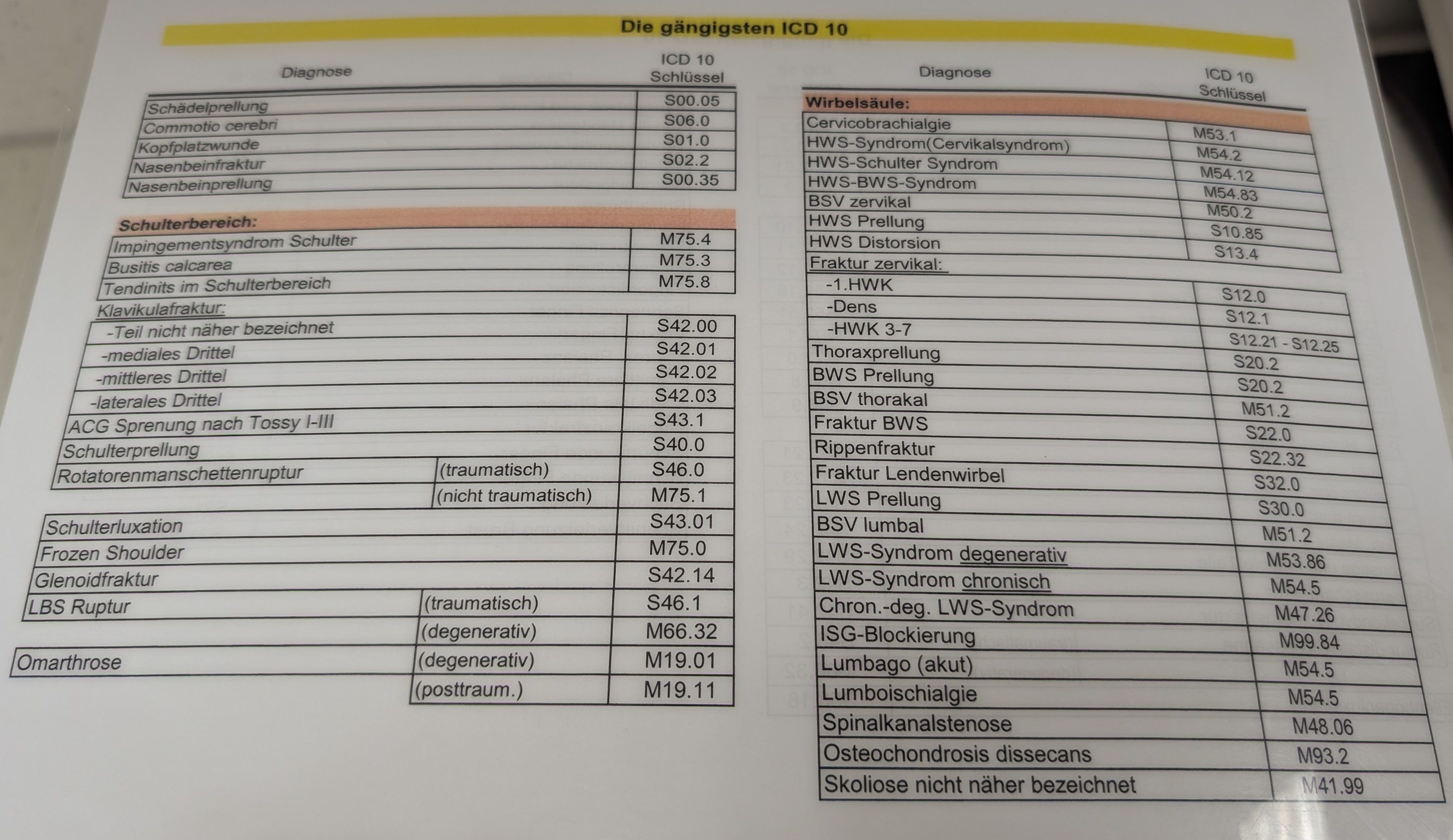
Diagnosensammlung
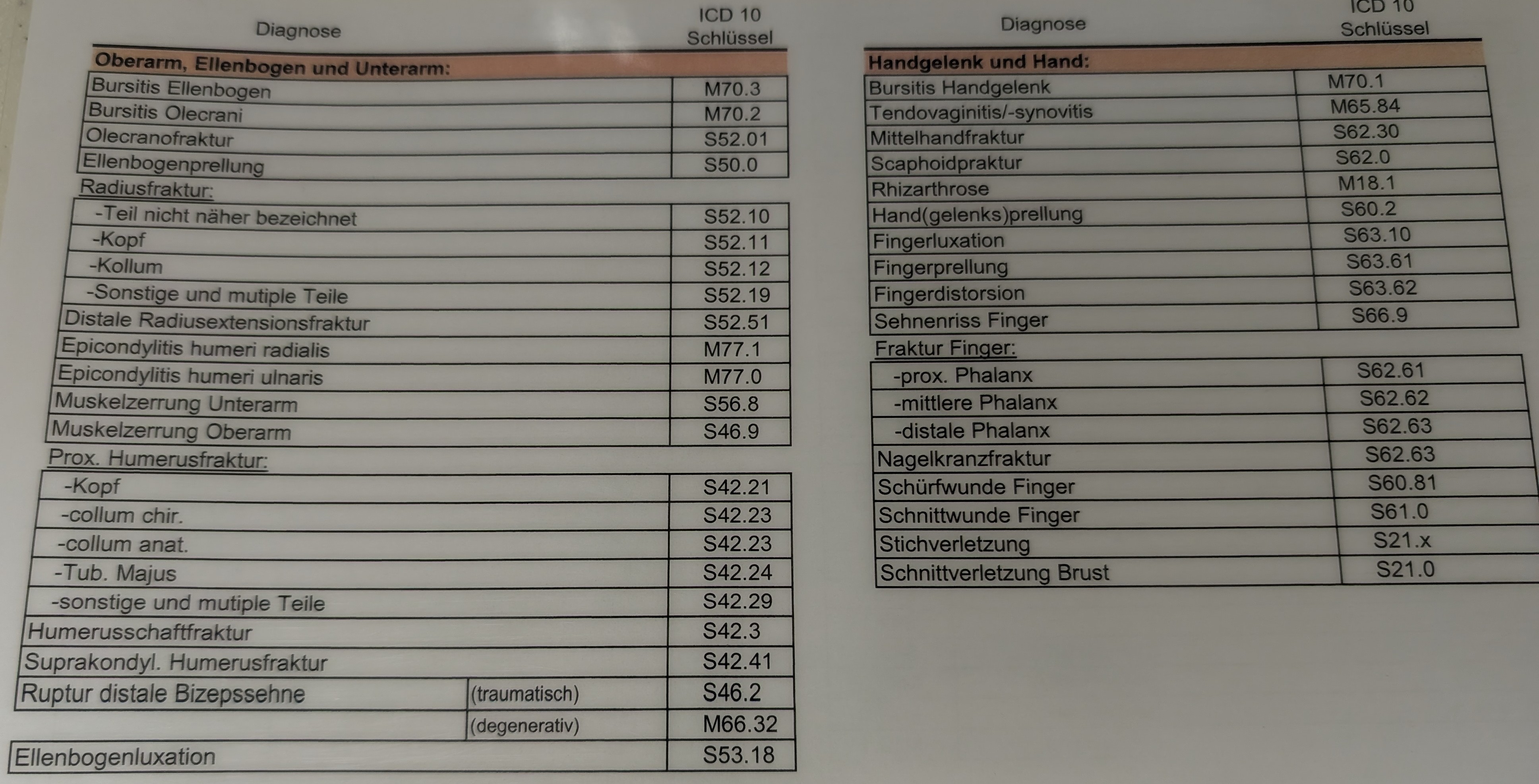
Platzwunde Kopf (ICD: S 01.9)
Schulterprellung re./li. (ICD: S 40.0)
Proximale Humerusfraktur re./li. (ICD: S 42.20)
Radiusköpfchenfraktur Mason re./li. (ICD: S 52.11)
Schnittverletzung Finger re./li. (ICD: S 61.0)
Kniegelenksprellung /Kniegelenksdistorsion re./li. (ICD: S 83.6)
Gonalgie (rechts / links) bei fortgeschrittener (Varus-/Valgus-) Gonarthrose (rechts / links),
(Innen-/Außenmeniskusschaden im Bereich des Hinterhornes / Pars intermedia / Vorderhornes)
OSG Distorsion re./li. (ICD: S 93.40)
Röntgenbefunde
Rö.-Schultergelenk a.p. und Y-Aufnahme:
2-/3-/4-Teilefraktur des proximalen Humerus mit Valgus-/Varus-Dislokation des Kalottenfragmentes.
Rö.-Schultergelenk in 3 Ebenen:
Kein Hinweis für eine frische knöcherne Verletzung. Regelrechte Artikulation
Rö.-Ellbogengelenk in 2 Ebenen/Radiusköpfchen-Zielaufnahme:
Radiusköpfchenfraktur mit Stufenbildung um mm. Ansonsten regelrechte Artikulation. Kein Hinweis für weitere
knöcherne Verletzungen
Rö.- Handgelenk li in 2 Ebenen:
Mehrfragmentäre Distale Radiusextensionsfraktur in Fehlstellung mit Verkippung nach dorsal und Gelenkbeteiligung. Normale Weite des SL-Spaltes, Handwurzelreihe unauffällig.
Röntgen Becken a.p. hoch mit Messkugel und Lauenstein (re./li.):
Fortgeschrittene Coxarthrose (re./li.) mit Gelenkspalt(-verschmälerung /-aufhebung) und deutlicher Pfannendachsklerosierung,
Ro.-Knie in 2 Ebenen:
Fortgeschrittene (Varus-/Valgus-)Gonarthrose mit deutlicher (Verschmälerung/Aufhebung) des Gelenkspaltes (medial/lateral) betont und ausgeprägten osteophytären Randaussziehungen, Retropatellararthrose.
Rö.-OSG in 2 Ebenen:
Kein Hinweis für eine frische knöcherne Verletzung. Regelrechte Artikulation bei symmetrischer Abbildung des
Gelenkspaltes.
Röntgen Vorfuß a.p. im Stand und schräg / seitlich:
Intermetatarsalwinkel I/II: x°, Hallux valgus interphalangeus, Subluxation im MTP-I, Lateralisation der Ossa sesamoidea, mäßige / fortgeschrittene Großzehengrundgelenksarthrose, deutliche Pseudoexostose MFK-I-Köpfchen medial, Krallenzehen Dig. II-x
1.
Allgemeiner Verlauf und Diagnostik
2.
Wundversorgung
3.
Verband
(4.)
Besondere Versorgungen
5.
Ruhigstellung
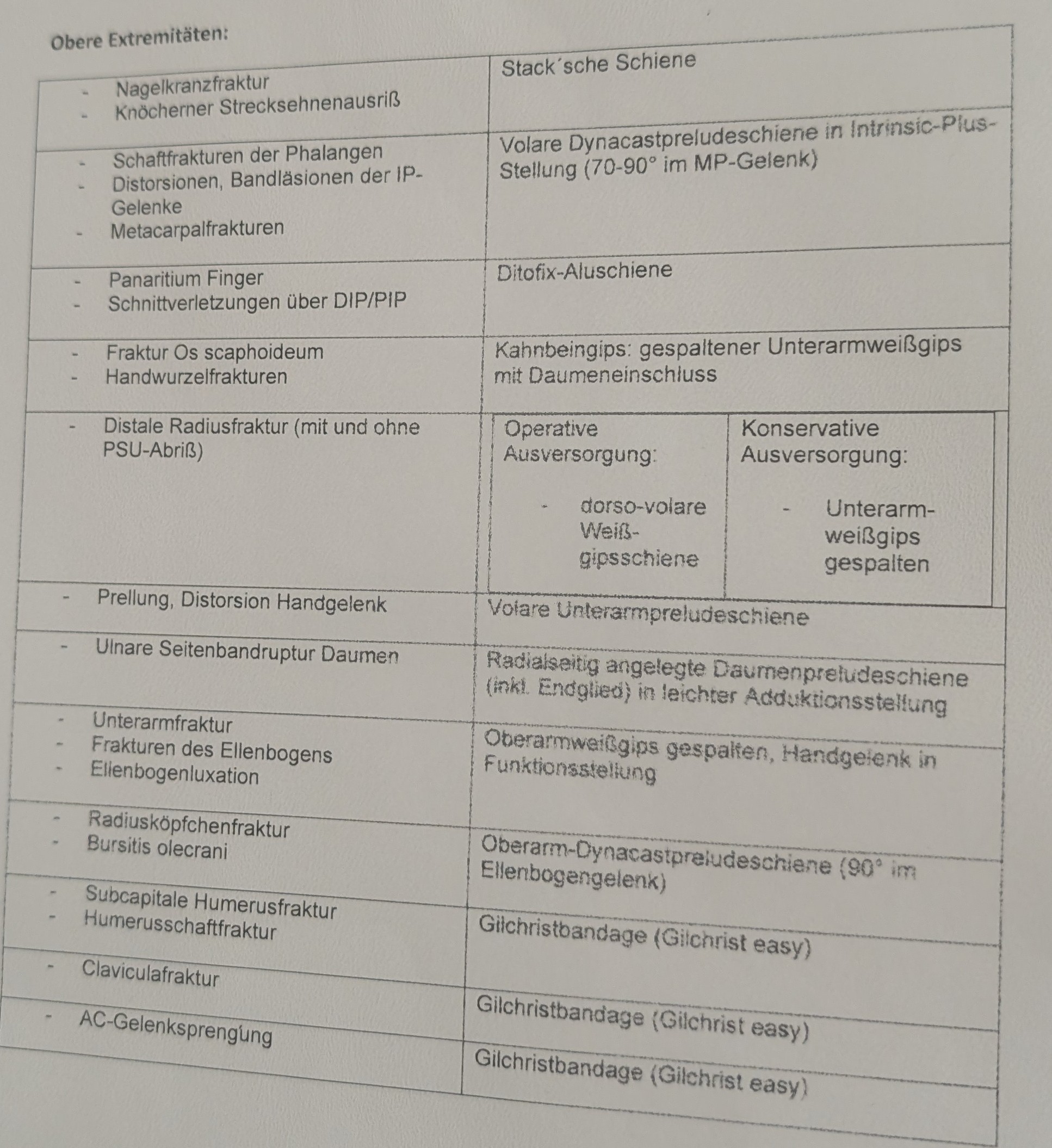 OE
OE
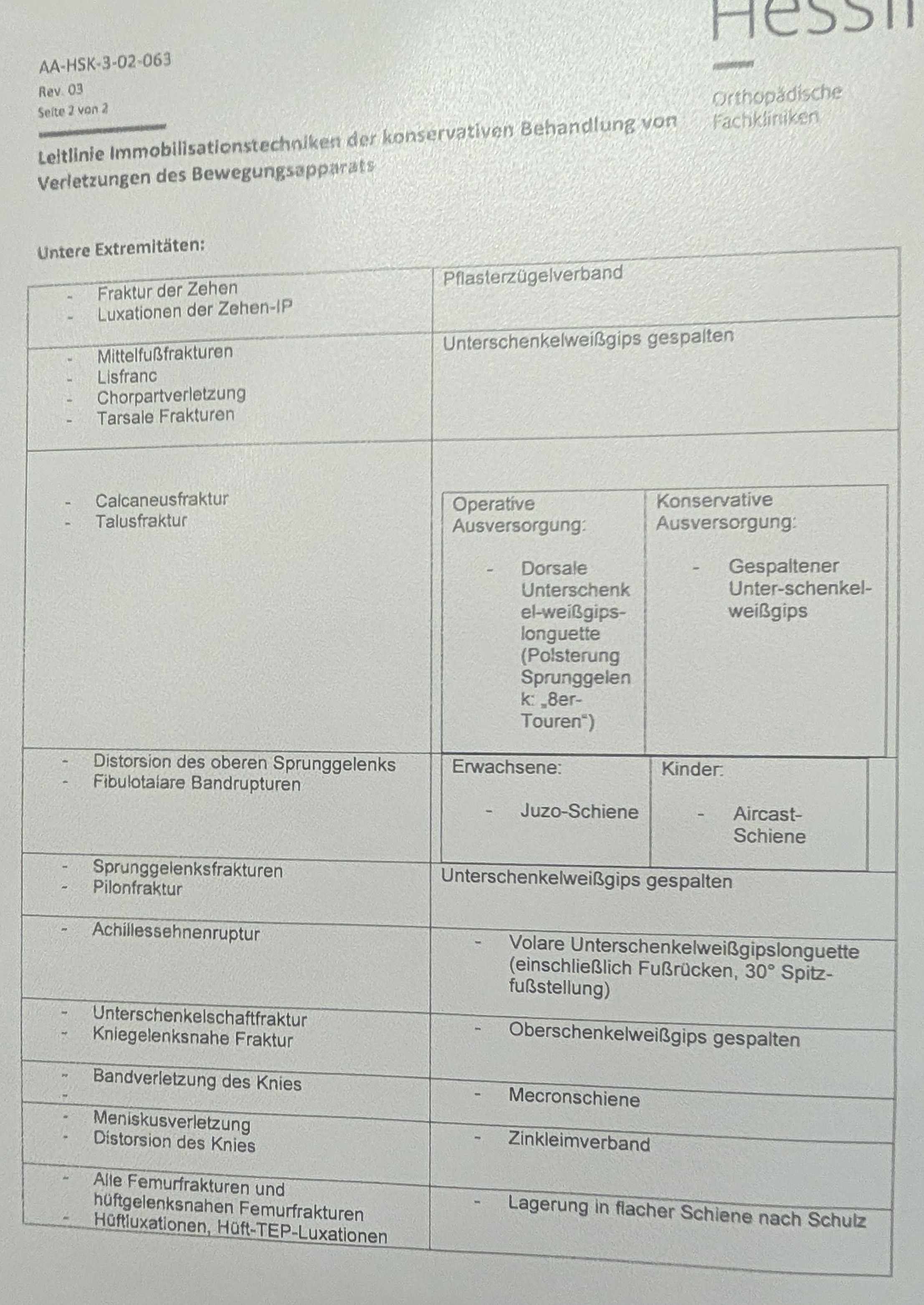 UE
UE
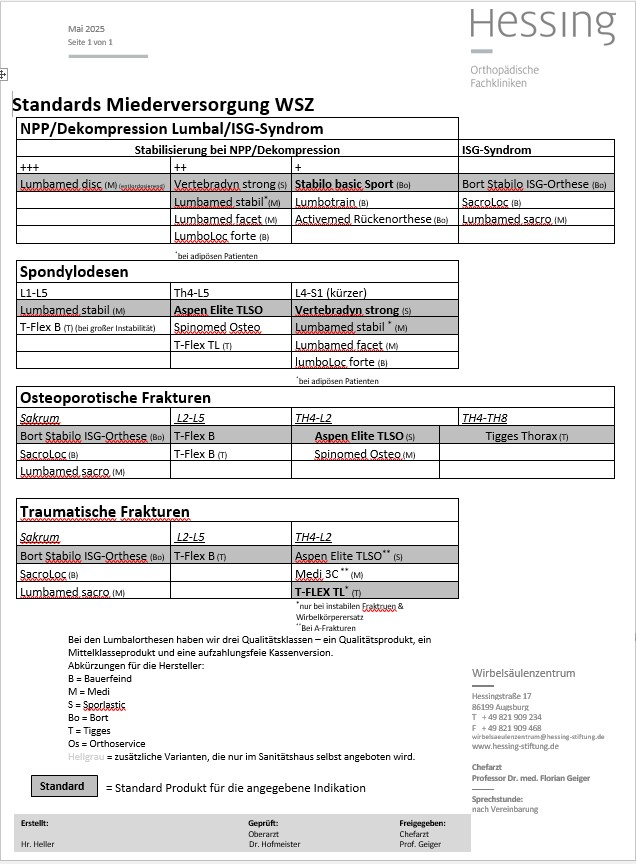 Miederversorgung
Miederversorgung
Obere Extremität (OE)
|
Untere Extremität (UE)
|
6.
Befundbesprechung
7.
Stationäre Aufnahme
1.
Analagesie
2.
Dalteparin / Thromboseprophylaxe / Frakturen
3.1 fertige Textbausteine
3.2 spezielle individuelle Therapie
4.1
Wiedervorstellung in der Hessing / MVZ
|
|
|
4.2 Alternativen beim
Niedergelassene Weiterbehandlung
Entlassung nach Metallentfernung Verlauf Medis Procedere Unterschriften
Wir empfehlen regelmäßige Wund- und Befundkontrollen sowie Entfernung des Nahtmaterials am 12.- 14. postoperativen Tag. Mobilisation unter schmerzadaptierter Vollbelastung.
Bis zum Erreichen des hink- und hilfsmittelfreien Gangbildes Fortführung der Thromboembolieprophylaxe unter engmaschiger Thrombozytenzahlkontrolle und Kontrolle der Nierenretentionsparameter.
Wir empfehlen das Meiden von sportlichen Aktivitäten für 2 Wochen und von Risikosportarten für 4 Wochen.
Dr. med. O. Herrmann Dr. med. Ch. Walz Dr. med. J. Zurloh
Chefarzt Leitender Oberarzt Assistenzarzt
Entlassbrief ambulante OP Metallentfernung
Nach üblicher präoperativer Vorbereitung erfolgte der o.g. ambulante Eingriff in komplikationsloser Allgemeinanästhesie/ Regionalanästhesie. Der intra- und postoperative Verlauf gestaltete sich unauffällig. In der intraoperativen BV-Kontrolle zeigte sich die vollständige Materialentfernung bei erhaltener knöcherner Kontinuität.
Nach blandem Überwachungsintervall kann eine Entlassung mit reizlosen Wundverhältnissen, ohne klinische Zeichen einer Thrombose sowie mit neurovaskulär intaktem Status erfolgen.
Medikation bei Entlassung:
Ibuprofen 600 mg bis zu 1-1-1
Pantoprazol 20 mg 1-0-0
Fragmin P Forte 5000 I.E. 1x täglich s.c.
Wir empfehlen regelmäßige Wund- und Befundkontrollen sowie Entfernung des Nahtmaterials am 12.- 14. postoperativen Tag. Mobilisation unter schmerzadaptierter Vollbelastung.
Bis zum Erreichen des hink- und hilfsmittelfreien Gangbildes Fortführung der Thromboembolieprophylaxe unter engmaschiger Thrombozytenzahlkontrolle und Kontrolle der Nierenretentionsparameter.
Wir empfehlen das Meiden von sportlichen Aktivitäten für 2 Wochen und von Risikosportarten für 4 Wochen.
Dr. med. O. Herrmann Dr. med. Dr. med. J. Zurloh
Chefarzt Oberarzt Assistenzarzt
stverl
Nach den üblichen präoperativen Vorbereitungsmaßnahmen konnte o. g. Eingriff erfolgen. Der intra- und postoperative Verlauf gestaltete sich komplikationslos. Die postoperativ durchgeführten Röntgenbilder zeigten ein gutes Repositionsergebnis sowie die korrekte Lage des eingebrachten Osteosynthesematerials. Die eingelegten Redon-Drainagen konnten am 2. postoperativen Tag bei sistierender Förderleistung gezogen werden. Der Patient / Die Patientin wurde unter der angesetzten analgetischen Therapie von unserer physiotherapeutischen Abteilung beübt und mobilisiert. Bei Entlassung war ... auf Flurebene und der Treppe mobil. In den regelmäßig durchgeführten Verbandswechseln zeigten sich reizlose und bei Entlassung trockene Wundverhältnisse. Die periphere Durchblutung, Sensibilität und Motorik waren stets intakt. Wir entlassen die Patientin / den Patienten am heutigen Tag bei subjektivem Wohlbefinden in die ambulante Weiterversorgung.
Verlaufskontrolle
Die ausführliche Vorgeschichte dürfen wir freundlicherweise als bekannt voraussetzen und verweisen auf den vorliegenden Schriftwechsel.
Heute erfolgt die Vorstellung in unserer Sprechstunde zur klinischen und radiologischen Verlaufskontrolle. Aktuell keine Beschwerdeangabe.
Schlanke und reizlose Weichteilverhältnisse. Narben am linken/rechten Knie zeigen sich alle reizlos und trocken. Für Flexion und Extension linken/rechten Knie 0-0-75 Grad. Keine Beinödeme.
In der heutigen Röntgenkontrolle zeigt sich regelrechte Implantatlage bei achsengerechter Stellung.
Ein Wiedervorstellungstermin zur klinischen und radiologischen Verlaufskontrolle wird für den ... vereinbart.
Commotio, Wundv + Rippen#
Pat. wach, ansprechbar, orientiert zu Person, Ort, Zeit und Unfallhergang, keine Übelkeit, kein Erbrechen, keine Bewusstlosigkeit.
Pupillen isokor, seitengleiche und prompte direkte und indirekte Pupillenreaktion, kein Kalottenklopf oder -Druckschmerz, kein Druckschmerz über dem Gesichtsschädel oder den Kiefergelenken beidseits, kein Druckschmerz über den Nervenaustrittspunkten des N. trigeminus, keine Parästhesien, keine Blutungen aus den Orifizien.
Kein Druckschmerz über den Dornfortsätzen der HWS, kein Kompressionsschmerz, freie Beweglichkeit mit Rotation links/rechts 85/0/85°, In-/Reklination 45/0/45°.
Kein Hinweis auf ein fokal neurologisches Defizit. Muskeleigenreflexe BSR, RPOR, TSR, PSR und ASR seitengleich auslösbar, (Romberg-Stehversuch und Underberger-Tretversuch ohne Fallneigung oder Rotation, Finger-Nase-Versuch sicher)
Wir bitten um klinische Kontrolle durch den Hausarzt und empfehlen weitere vorübergehende Schonung, das Meiden von Reizüberflutung und bedarfsgerechte Analgesie.
Das Commotio-Merkblatt wurde ausgehändigt und besprochen.
Wir bitten ebenso um regelmäßige Wundkontrolle durch den Hausarzt, empfehlen die Wunde mind. 5 Tage sauber und trocken halten und die Steristrips bis zur Selbstablösung zu belassen.
Wir empfehlen eine adäquate antiphlogistische Therapie, lokale Wärmeapplikation über der HWS, Achten auf regelhafte pulmonale Ventilation, Atemtherapie zur Pneumonie-Prophylaxe, vorübergehende Schonung.
Bei Schmerzpersistenz über 5-7 Tage empfehlen wir eine Vorstellung beim niedergelassenen Unfallchirurgen oder Orthopäden zur klinischen Kontrolle und ggf. zur erweiterten Diagnostik mittels MRT.
Bei Auftreten von Übelkeit, Erbrechen, Störungen des Wachheitsgrades, Sehen von Doppelbildern, akuter Atemnot oder Auftreten von abdominellen Schmerzen oder sonstigen Auffälligkeiten sofortige Wiedervorstellung besprochen.
Bei Besonderheiten ist eine Wiedervorstellung in unserer Ambulanz nach telefonischer Terminvereinbarung gerne möglich.
Knieprellung
Linkes / Rechtes Bein:
Kein Druckschmerz über dem Hüftgelenk, der Leiste oder dem Trochanter majus.
Im Bereich Kniegelenks zeigt sich eine mäßige / deutliche Schwellung, keine äußeren Verletzungszeichen, kein Hinweis auf einen intraartikulären Erguss, endgradig schmerzhafte freie Beweglichkeit mit E/F 0-0-120°, regelrechte Artikulation der Patella, Zohlen-Zeichen negativ, Streckapparat intakt, das Bein kann gestreckt angehoben werden.
Seitenbänder seitengleich stabil, Meniskuszeichen negativ (positiv für Innenmeniskus/Außenmeniskus), keine vermehrte vordere oder hintere Schublade im Seitenvergleich.
Sprunggelenk frei beweglich ohne Schmerzangabe, pDMS intakt.
Kein Hinweis auf weitere Verletzungen.
Wir empfehlen eine bedarfsgerechte antiphlogistische Therapie, Schonung, Hochlagerung, lokale Kühlung und bitten um Befundkontrollen durch den Hausarzt, bei Schmerzpersistenz über 5-7 Tage empfehlen wir eine Vorstellung beim niedergelassenen Unfallchirurgen oder Orthopäden zur klinischen Kontrolle und ggf. zur erweiterten Diagnostik mittels MRT.
Für die Zeit der fehlenden Vollbelastung und bis zur Wiederherstellung des üblichen täglichen Bewegungsumfangs ist eine Thromboseprophylaxe mit niedermolekularem Heparin unter regelmäßigen Laborkontrollen zum Ausschluss einer HIT II empfohlen.
Bei Besonderheiten ist eine Wiedervorstellung in unserer Ambulanz nach telefonischer Terminvereinbarung möglich.
Bei neu auftretenden Schmerzen, Rötung, Schwellung oder sonstigen Komplikationen ist eine ärztliche Wiedervorstellung unbedingt angeraten und frühzeitig erwünscht.
OSG
Linkes / rechtes Bein: Kniegelenk frei beweglich, kein Druckschmerz über der prox. oder mittleren Fibula, mäßige/ deutliche Schwellung im Bereich des Außenknöchels (und des Innenknöchels) mit leichter / ohne Hämatombildung.
Mäßiger / Deutlicher Druckschmerz unter dem Außenknöchel und über dem Lig. talofibulare anterius, kein Druckschmerz über der vorderen Syndesmose, Squeeze-Test negativ, Frick-Test negativ, kein Malleolen-Kompressionsschmerz, endgradig schmerzhafte Beweglichkeit E/F 20-0-40°, kein Talus-Vorschub, kein Druckschmerz über dem Mittelfuß oder den Zehen, pDMS intakt, Gehen mit leichtem Schonhinken möglich, keine weitere Beschwerdeangaben.
Wir empfehlen die Ruhigstellung mittels Aircast Schiene für 6 Wochen.
Für die Zeit der fehlenden Vollbelastung und bis zur Wiederherstellung des üblichen täglichen Bewegungsumfangs ist eine Thromboseprophylaxe mit niedermolekularem Heparin unter regelmäßigen Laborkontrollen zum Ausschluss einer HIT 2 empfohlen.
Darüber hinaus empfehlen wir die Durchführung einer zeitnahen MRT zur genaueren Befundevaluation.
Bei Besonderheiten ist eine Wiedervorstellung in unserer Ambulanz nach telefonischer Terminvereinbarung möglich.
Bei neu auftretenden Schmerzen, Rötung, Schwellung oder sonstigen Komplikationen ist eine ärztliche Wiedervorstellung unbedingt angeraten und frühzeitig erwünscht.
OSG mit MRT
Linkes / rechtes Bein:
Kniegelenk frei beweglich, kein Druckschmerz über der prox. oder mittleren Fibula, Squeez-Test negativ, mäßige/ deutliche Schwellung im Bereich des Außenknöchels (und des Innenknöchels) mit leichter / ohne Hämatombildung.
Mäßiger / Deutlicher Druckschmerz unter dem Außenknöchel und über dem Lig. talofibulare anterius, kein Druckschmerz über der vorderen Syndesmose, kein Malleolen-Kompressionsschmerz, endgradig schmerzhafte Beweglichkeit E/F 20-0-40°, kein Talus-Vorschub, kein Druckschmerz über dem Mittelfuß oder den Zehen, pDMS intakt, Gehen mit leichtem Schonhinken möglich, keine weitere Beschwerdeangabe.
Wir empfehlen:
- Ruhigstellung der Extremität in der Aircast Schiene
- zeitnahe Abklärung mittels MRT (binnen 1 (-2) Wochen), anschließend Wiedervorstellung / Vorstellung beim niedergelassenen Unfallchirurgen oder Orthopäden zur Besprechung und Planung des weiteren Procedere
- bedarfsgerechte antiphlogistische Therapie,
- Schonung,
- lokale Kühlung
Für die Zeit der fehlenden Vollbelastung und bis zur Wiederherstellung des üblichen täglichen Bewegungsumfangs ist eine Thromboseprophylaxe mit niedermolekularem Heparin unter regelmäßigen Laborkontrollen zum Ausschluss einer HIT II empfohlen.
Bei Besonderheiten ist eine Wiedervorstellung in unserer Ambulanz nach telefonischer Terminvereinbarung gerne möglich.
Bei neu auftretenden Schmerzen, Rötung, Schwellung oder sonstigen Komplikationen ist eine ärztliche Wiedervorstellung unbedingt angeraten und frühzeitig erwünscht.
prox Fem#
Der / Die Patientin sei WANN zuhause / im betreuten Wohnen / im Pflegeheim auf die rechte / linke Hüfte gestürzt. Aufgrund immobilisierender Schmerzen erfolgte mit Notarzt / Rettungsdienst der unkomplizierte Transport in unsere Klinik. Bisher alleine / mit dem Lebenspartner / Familie lebend, Selbstversorger / Unterstützung durch Angehörige / Sozialdienst.
Pflegegrad ...
Gehstrecke ...
Treppen steigen ...
Hilfsmittel ...
Keine rheologisch wirksame Medikation zu eruieren / Einnahme von ..., zuletzt am ... um ... (verlässlich ja / nein); Indikation: ...
Medikamentenplan (nicht) vorhanden.
Größe cm, Gewicht kg.
Verlauf:
Stat. Aufnahme (Zeitpunkt, wohin).
Operative Versorgung nachgemeldet für ... / im Verlauf. Dazu NÜCHTERN lassen am ...
AKS, 2EKs gekreuzt. Aufklärung (noch nicht) erfolgt.
Femurbogen ausgefüllt.
Blutentnahme bzgl. Antikoagulation/Plättchenhemmung ist erfolgt, Aufkleber für Studie asserviert.
Lagerung in flacher Schaumstoffschiene.
Radius#
linker / Rechter Arm:
Schulter frei beweglich ohne Druckschmerz, Ellenbogen ohne Druckschmerz über den Knochenvorsprüngen, E/F 0-0-130°, Pro-/Supination endgradig schmerzhaft im distalen Radioulnargelenk, kein Druckschmerz über dem prox. oder mittleren Unterarm.
Mäßige / Deutliche Schwellung über dem distalen Unterarm, Druckschmerz über dem distalen Radioulnargelenk, schmerzbedingt eingeschränkte Beweglichkeit im Handgelenk, kein/ mäßiger / deutlicher Druckschmerz über der Tabatière, kein Druckschmerz über den Metacarpalia 1-5, kein Druckschmerz über den Fingern, Finger frei beweglich, Daumenopposition bis D4 möglich, pDMS intakt.
Keine weitere Beschwerdeangabe.
Wir empfehlen/ bitten um:
- weitere Behandlung beim niedergelassenen Unfallchirurgen oder Orthopäden
- Ruhigstellung in der Unterarm-Schiene für 1 Woche, danach Anlage zirkulärer CAST für weitere 5 Wochen
- Röntgenkontrollen in 4, 7, 11 Tagen sowie 4 und 6 Wochen
- eine bedarfsgerechte antiphlogistische Therapie,
- Schonung,
- Hochlagerung,
- lokale Kühlung
Wir empfehlen zur CRPS-Prophylaxe eine suffiziente Analgesie sowie Vitamin C 500 - 1000mg 1x/Tag für 50 Tage.
Bei sekundärer Dislokation muss ggf. doch eine operative Therapie erfolgen. Hierfür ist eine Wiedervorstellung gerne möglich.
Bei Besonderheiten ist eine Wiedervorstellung in unserer Ambulanz nach telefonischer Terminvereinbarung gerne möglich.
Bei neu auftretenden Schmerzen, Rötung, Schwellung oder sonstigen Komplikationen (wie z.B. Taubheitsgefühl) ist eine ärztliche Wiedervorstellung unbedingt angeraten und frühzeitig erwünscht.
Rippenprellung
Thorax: stabil, keine Prellmarke sichtbar, kein DS, kein Sternum-Druckschmerz, kein lateraler Kompressionsschmerz, beidseits vesikuläre Atemgeräusche.
Wir empfehlen eine adäquate antiphlogistische Therapie, Achten auf regelhafte pulmonale Ventilation, Atemtherapie zur Pneumonie-Prophylaxe und bitten um Befundkontrollen durch den Hausarzt, bei Schmerzpersistenz empfehlen wir eine Vorstellung beim niedergelassenen Unfallchirurgen oder Orthopäden ggf. zur erweiterten Diagnostik.
Bei akuter Atemnot oder Auftreten von abdominellen Schmerzen bitten wir um unmittelbare Wiedervorstellung bzw. Vorstellung im nächstgelegenen Krankenhaus (z.B. mit dem Rettungsdienst 112).
Bei Besonderheiten ist eine Wiedervorstellung in unserer Ambulanz nach telefonischer Terminvereinbarung gerne möglich.
VAC-Wechsel Aufklärung
Die Aufklärung und Einverständis liegen für einen VAC Wechsel, sowie eine Deckung mit MESH-Graftplastik mit Entnahme am ipsilateralen Oberschenkel liegt vor.
Der Patient wurde über Operationsnotwendigkeit, operatives Vorgehen, Risiken und Komplikationsmöglichkeiten (Wundheilungsstörung, Infektion, Blutung, Verletzung von Gefäß-Nervenstrukturen, Thrombose, Embolie) aufgeklärt und weiß über Wesen und Bedeutung des Eingriffes Bescheid. Alle bestehenden Fragen konnten dabei geklärt werden. Nach entsprechender Bedenkzeit wurde die schriftliche Einverständniserklärung für den Eingriff erteilt.
Wundversorgung
Wundversorgung in Lokalanästhesie / Regionalanästhesie / Leitungsanästhesie nach Oberst unter sterilen Kautelen erfolgte die Inspektion, Desinfektion, Spülung, Wundversorgung mit EKN, Verband.
Wir bitten um regelmäßige Befund- und Wundkontrolle durch den Hausarzt und Fadenzug nach 12-14 Tagen.
Wir empfehlen die Wunde sauber und trocken halten, vorübergehende Schonung und bedarfsgerechte Analgesie.
Bei Besonderheiten ist eine Wiedervorstellung in unserer Ambulanz nach telefonischer Terminvereinbarung gerne möglich, in dringlichen Fällen über unserer Notaufnahme.
Osteoporose bekannt
Eine spezifische leitliniengerechte Osteoporosemedikation bestand ebenfalls. Aufgrund der darunter aufgetretenen Fraktur empfehlen wir dringend die Überarbeitung des lebenslangen Therapiekonzeptes der spezifischen Osteoporosetherapie (nach DVO-Leitlinie). Z.B. durch Umstellung auf einen humanen monoklonalen Antikörper (Denosumab s.c. halbjährlich) oder auf eine osteoanabole Therapie mit Teriparatid (s.c. für 24 Monate) unter Berücksichtigung der Kontraindikationen. Ebenso wäre die Therapie mit dem humanisierten monoklonalen IgG2-Antikörper Romosozumab (über 12 Monate s.c.) bei fehlenden kardiovaskulären Risikofaktoren möglich. Wir bitten daher um die Vorstellung in einer osteologischen Schwerpunktpraxis.
Osteoporose Therapiekonzept
Wir bitten um die Vorstellung in einer osteologischen Schwerpunktpraxis zur Erstellung eines lebenslangen Therapiekonzeptes der spezifischen Osteoporosetherapie (nach DVO-Leitlinie). Aufgrund des Traumamechanismus sowie des Alters und des hormonellen Status könnte eine erniedrigte Knochendichte vorliegen, die ein erhöhtes Risiko einer Folgefraktur bedeuten würde. Wir begannen aufgrund eines erniedrigten Vitamin D Spiegels eine Osteoporosebasistherapie, mit einer Aufsättigung über 3 Tage mit 20000 IE Colecalciferol, Fortführung mit 1000 IE täglich. Eine Calciumgabe war derzeit nach Leitlinien, bei Albumin korrigierter Normocalcämie, nicht erforderlich. (Siehe auch das Osteoporoselabor im Anhang). Wir empfehlen daher die Durchführung einer zeitnahen leitliniengerechten Osteoporosediagnostik, um ggf. eine spezifische Osteoporosetherapie einleiten zu können.
Osteoporose Verdacht
Aufgrund des Frakturmusters (Niedrigrasanztrauma, Indikatorfraktur) gingen wir von einem osteoporoseassoziierten Geschehen aus. Wir begannen daher eine Osteoporosebasistherapie, mit einer Aufsättigung über 3 Tage mit 20000 IE Colecalciferol, Fortführung mit 1000 IE täglich. Eine Calciumgabe war derzeit nach Leitlinien, bei Albumin korrigierter Normocalcämie, nicht erforderlich.
Eine spezifische leitliniengerechte Osteoporosemedikation mit z.B. einem Bisphosphonat (z.B. Alendronsäure, Risedronsäure) oder einem humanen monoklonalen Antikörper (Denosumab s.c. halbjährlich) sollte ab sofort unter Beachtung der Kontraindikationen begonnen werden. Daher bitten wir um Vorstellung in einer osteologischen Schwerpunktpraxis zur Erstellung eines lebenslangen Therapiekonzeptes der spezifischen Osteoporosetherapie (nach DVO-Leitlinie).
Diagnose
Zervikalneuralgie
Cervicobrachialgie
Osteochondrose C
Torticollis acutus
Radikulopathie
Thorakalgie
Interkostalneuralgie
Lumbago
Lumboischialgie rechts
Lumbofemoralgie links
ISG Affektion
Conus-Cauda-Syndrom
Spinalkanalstenose
Bandscheibenprolaps
Lumbago Anamnese
Pat. berichtet über atraumatische Rückenschmerzen seit ca. 1 Woche. Bei Schmerzprogredienz und primär analgetischer Therapie, verschrieben durch den HA, erfolgt nun die selbstständige Vorstellung in der Notaufnahme. Aktuell werden keine Analgetika eingenommen.
Lumbago Kurzbefund
Kein DS oder KS entlang der WS, Extension Flexion nicht eingeschränkt. Kein ISG Schmerz. Keine Blasen oder Mastdarmstörung, keine Reithosenanästhesie. Kein sensomotorisches Defizit peripher. SLR negativ bds. Regelrechter Gang. Stand- und Gangvaria darstellbar. Kein Hinweis auf Infektion, Trauma, neurologische Ausfälle oder pos. Tumoranamnese.
Lumbago Befund
Kein Druckschmerz oder Klopfschmerz entlang der Wirbelsäule. Extension Flexion nicht eingeschränkt. Kein ISG Schmerz. Keine Blasen oder Mastdarmstörung, keine Reithosenanästhesie. Kein peripheres sensomotorisches Defizit.
Positiver Pseudolaseque bds., Bragard bds. negativ. Kraftgrade Hüftbeuger, Hüftstrecker, Kniebeuger und Kniestrecker, Abduktoren und Aduktoren, sowie Dorsalextension und Flexion im OSG und Großzehenheber 5/5. Abheben des Beins im gestreckten Zustand von der Unterlage möglich. Regelrechter Gang. Stand- und Gangvaria darstellbar. pDMS intakt. Kein Hinweis auf Infektion, Trauma, neurologische Ausfälle oder pos. Tumoranamnese.
Kraftgrade Obere Extremitäten
Kraftgrade C5, C6, C7, C8 jeweils beidseits 5/5, keine ausstrahlenden Schmerzen, keine dermatomspezifischen sensiblen Ausfälle.
Kraftgrade Untere Extremitäten
Kraftgrade L2, L3, L4, L5, S1 jeweils beidseits 5/5, keine ausstrahlenden Schmerzen, keine dermatomspezifischen sensiblen Ausfälle.
Röntgen Anforderungen Wirbelsäule
Röntgen HWS in 2 Ebenen (a.p. und seitlich) + Dens-Zielaufnahme, ggf. mit Funktionsaufnahmen in Flexion und Extension.
Röntgen BWS in 2 Ebenen (a.p. und seitlich), ggf. mit Funktionsaufnahmen in Flexion und Extension.
Röntgen LWS in 2 Ebenen (a.p. und seitlich), ggf. mit Funktionsaufnahmen in Flexion und Extension.
- bei Schmerzen höher gleich LWK 2 ggfs. Anforderung auf: LWS mit BWS Übergang in 2 Ebenen anmelden
- bei Spondylolisthesis Funktionsaufnahme LWS in 2 Ebenen
rxhwsn
Röntgen HWS in 2 Ebenen (a.p. und seitlich):
Unauffälliger Röntgenbefund der Halswirbelsäule. Keine Hinweise auf Frakturen, degenerative Veränderungen, entzündliche Prozesse oder eine Einengung des Spinalkanals.
rxbwsn
Röntgen BWS in 2 Ebenen (a.p. und seitlich):
Unauffälliger Röntgenbefund der Brustwirbelsäule. Keine Hinweise auf Frakturen, degenerative Veränderungen oder entzündliche Prozesse.
rxlwsn
Röntgen LWS in 2 Ebenen (a.p. und seitlich):
Harmonischer Verlauf der Hinterkanten. Keine Höhenminderung der abgebildeten Wirbelkörper. Keine richtungsweisenden degenerativen Veränderungen. Kein Frakturnachweis.
Keine Röntgenindikation
Auf ein Röntgenbild wurde aufgrund fehlender „red flags“ (Fraktur, Entzündung, Tumorverdacht, neurologisches Defizit) notfallmäßig verzichtet.
medis_ws
Ibuprofen 600mg 1-0-1 bis zu 1-1-1,
Pantoprazol 20mg 1-0-0 (Während der Ibuprofen-Einnahme.), alternativ Omeprazol 20mg 1-0-0 (Während der Ibuprofen-Einnahme.),
Metamizol 500mg 1-1-1-1 bis zu 2-2-2-2 (Bitte regelmäßige Blutbildkontrollen.), sowie
Etoricoxib 60mg 1-0-0,
Etoricoxib 90mg 1-0-0,
Tilidin 50/4mg 1-0-1 nach Bedarf bis maximal 3-3-3 Tabletten (Achtung: Fahruntüchtigkeit während der Tilidin-Einnahme).
Macrogol 13,8 g 1-0-0 (Während der Tilidin-Einnahme.)
Lumbago Procedere nach 1-2 Wochen MRT ohne Tilidin
Wir empfehlen eine bedarfsgerechte antiphlogistische Therapie, lokale Wärmeanwendung und Schonung. z.B. mittels
Ibuprofen 600mg 1-0-1 bis zu 1-1-1, Pantoprazol 20mg 1-0-0 (während der Ibuprofen-Einnahme), alternativ Omeprazol 20mg 1-0-0 (während der Ibuprofen-Einnahme),
Metamizol 500mg 1-1-1-1 bis zu 2-2-2-2 (Bitte regelmäßige Blutbildkontrollen.).
Bei Beschwerdepersistenz über 1-2 Wochen empfehlen wir eine Vorstellung beim niedergelassenen Orthopäden oder Unfallchirurgen zur klinischen Kontrolle und ggf. zur erweiterten Diagnostik mittels MRT.
Bei Besonderheiten ist eine Wiedervorstellung im MVZ oder der Ambulanz nach telefonischer Terminvereinbarung gerne möglich.
Lumbago Procedere nach 1-2 Wochen MRT mit Tilidin
Wir empfehlen eine bedarfsgerechte antiphlogistische Therapie, lokale Wärmeanwendung und Schonung. z.B. mittels
Ibuprofen 600mg 1-0-1 bis zu 1-1-1, Pantoprazol 20mg 1-0-0 (während der Ibuprofen-Einnahme), alternativ Omeprazol 20mg 1-0-0 (während der Ibuprofen-Einnahme),
Metamizol 500mg 1-1-1-1 bis zu 2-2-2-2 (Bitte regelmäßige Blutbildkontrollen.),
sowie Tilidin 50/4mg 1-0-1 nach Bedarf bis maximal 3-3-3 Tabletten (Achtung: Fahruntüchtigkeit während der Tilidin-Einnahme).
Bei Beschwerdepersistenz über 1-2 Wochen empfehlen wir eine Vorstellung beim niedergelassenen Orthopäden oder Unfallchirurgen zur klinischen Kontrolle und ggf. zur erweiterten Diagnostik mittels MRT.
Bei Besonderheiten ist eine Wiedervorstellung im MVZ oder der Ambulanz nach telefonischer Terminvereinbarung gerne möglich.
Procedere zeitnah MRT und Tilidin
Wir empfehlen eine bedarfsgerechte antiphlogistische Therapie, lokale Wärmeanwendung und Schonung. z.B. mittels
Ibuprofen 600mg 1-0-1 bis zu 1-1-1, Pantoprazol 20mg 1-0-0 (während der Ibuprofen-Einnahme), alternativ Omeprazol 20mg 1-0-0 (während der Ibuprofen-Einnahme),
Metamizol 500mg 1-1-1-1 bis zu 2-2-2-2 (Bitte regelmäßige Blutbildkontrollen.),
sowie Tilidin 50/4mg 1-0-1 nach Bedarf bis maximal 3-3-3 Tabletten (Achtung: Fahruntüchtigkeit während der Tilidin-Einnahme).
Weiterhin empfehlen wir eine zeitnahe Vorstellung beim niedergelassenen Orthopäden und Radiologen zur klinischen Kontrolle und zur erweiterten Diagnostik mittels MRT.
Bei Besonderheiten oder zur Befundbesprechung des MRTs ist eine Wiedervorstellung im MVZ oder der Ambulanz nach telefonischer Terminvereinbarung gerne möglich.
Procedere zeitnah MRT und Tilidin + Miederanpassung
Wir empfehlen eine Miederversorgung mittels T-Flex B bei oben beschriebener Fraktur.
Wir empfehlen eine Miederversorgung mittels Vertebradyn osteo oder alternativ Spinomed Osteo bei oben beschriebener Fraktur.
Weiterhin empfehlen wir eine bedarfsgerechte antiphlogistische Therapie, lokale Wärmeanwendung und Schonung. z.B. mittels
Ibuprofen 600mg 1-0-1 bis zu 1-1-1, Pantoprazol 20mg 1-0-0 (während der Ibuprofen-Einnahme), alternativ Omeprazol 20mg 1-0-0 (während der Ibuprofen-Einnahme),
Metamizol 500mg 1-1-1-1 bis zu 2-2-2-2 (Bitte regelmäßige Blutbildkontrollen.),
sowie Tilidin 50/4mg 1-0-1 nach Bedarf bis maximal 3-3-3 Tabletten (Achtung: Fahruntüchtigkeit während der Tilidin-Einnahme).
Weiterhin empfehlen wir eine zeitnahe Vorstellung beim niedergelassenen Orthopäden und Radiologen zur klinischen Kontrolle und zur erweiterten Diagnostik mittels MRT.
Bei Besonderheiten oder zur Befundbesprechung des MRTs ist eine Wiedervorstellung im MVZ oder der Ambulanz nach telefonischer Terminvereinbarung gerne möglich.
Miederversorgung
 Miederversorgung
Miederversorgung
ZAM Vorbereiten
ZAM Liste für nächste Woche aus Intranet -> Dokucenter Fachklinik -> UCH
D iagnosebogen anlegen in Patientenmappe
A (Rechtsklick auf ausgewählten Patient -> Sonstiges -> Aufklärung ... ofk/hsa) + ggfs. Transfusionsaufklärung
R Rx unter 6 Monate zum OP-Tag / wenn MRT auf speichern drücken
M Hausmedis prüfen und Standard ab OP Tag (Thromboseprophylaxe individuell)
ZAM Durchführen
DARM OCH Visite
D iagnosebogen
A ufklärung + ggfs Transfusionsaufklärung
R adiologie
M edis
O Operateur/Oberarzt vorstellen
C heckliste
H ilfsmittel
V Visiteneintrag, dass ZAM durchgeführt wurde und welcher Oberarzt/Operateur es vidiert hat.
ZAM Visiteneintrag CA Dr. Herrmann
Aufnahme und Aufklärung, CA Dr. Herrmann vidit, Indikationsbestätigung, Medikamente mit Wirkung und evtl. Nebenwirkungen wurden erklärt, Pat. hat keine weiteren Fragen.
ZAM Visiteneintrag LOA Dr. Walz
Aufnahme und Aufklärung, LOA Dr. Walz vidit, Indikationsbestätigung, Medikamente mit Wirkung und evtl. Nebenwirkungen wurden erklärt, Pat. hat keine weiteren Fragen.
ZAM Visiteneintrag OA Dr. Brauch
Aufnahme und Aufklärung, OA Dr. Brauch vidit, Indikationsbestätigung, Medikamente mit Wirkung und evtl. Nebenwirkungen wurden erklärt, Pat. hat keine weiteren Fragen.
Sammlung für Stationsbriefe
Postoperativ wurde der Patient auf die Intensivstation zur weiteren Überwachung verlegt. Für den weiteren intensivmedizinischen Verlauf verweisen wir freundlicherweise auf die Berichte der Kollegen der Intensivstation.
Die ausführliche Vorgeschichte dürfen wir freundlicherweise als bekannt voraussetzen.
In der radiologischen Untersuchung zeigte sich die oben genannte Diagnose, weshalb der Patient zur stationären Behandlung aufgenommen wurde.
Die orientierende neurologische Untersuchung war unauffällig.
Der weitere Verlauf gestaltete sich unauffällig.
Der Patient war stets respiratorisch und kardial stabil.
Es zeigten sich keine Auffälligkeiten.
Der Patient gab im weiteren Verlauf an gerne nach Hause gehen zu wollen und dort gut zurecht zu kommen.
In Zusammenschau der Befunde stellten wir die Indikation zur operativen Versorgung. Nach entsprechender Vorbereitungen und ausführliche Aufklärung konnte die o.g. Eingriffe am 02. und 06.04.2021 komplikationslos durchgeführt werden.
Postoperative Schmerzen konnten im Rahmen des WHO-Stufenschemas (Stufe II) suffizient beherrscht werden.
Die intra- und postoperativen Röntgenbilder zeigten eine regelrechte Lage des Osteosynthesematerials, sowie eine gute Reposition.
Der Patient konnte unter Analgesie gut durch unsere physiotherapeutische Abteilung mobilisiert werden. Die periphere Durchblutung, Motorik und Sensibilität war weiterhin zu jedem Zeitpunkt allseits intakt.
Bei V.a. eine Osteoporose empfehlen wir die Abklärung einer Osteoporose mittels DXA.
Zur Sturzprophylaxe empfehlen wir das Tragen von festem Schuhwerk, das Beseitigen von Stolperfallen und regelmäßige körperliche Bewegung.
Wir bitten um Durchführung der Physiotherapie nach beiliegendem Schema.
Wir bitten die gewohnte Einnahme von Marcumar bis zur sicheren Wundheilung weiter zu pausieren. Bis dahin bitten wir um Fortführung der Thromboseprophylaxe mit niedermolekulares Heparin. Eine Remarcumarisierung kann nach Fadenzug und bei sicherer Wundheilung durch den Hausarzt eingeleitet werden.
Bei Novalgin-/Metamizoleinnahme regelmäßige Blutbildkontrollen und sofortiges Absetzen bei Auftreten von Krankheitsgefühl, Fieber, Halsschmerzen sowie Ulcera und Aphthen im Mund-/Rachenbereich.
Wir bitten um ambulante Druchführung eines EMG in 3 Wochen, sowie Kontrolle durch eine niedergelassene Neurologie.
Bei Komplikationen wie z.B. Fortschreiten der sensomotorischen Beeinträchtigungen, bitten wir um umgehende Wiedervorstellung in unserer Nothilfe.
Bei V.a. Osteoporose und Vitamin D Mangel initiierten wir eine Basistherapie mit 20.000 IE Vitamin D täglich. Es ist eine Kontrolle des Vitamin D Spiegels in 8-12 Wochen geplant. Auf eine ausreichende Calciumzufuhr über die Nahrung ist zu achten. Im Verlauf sollte eine Knochendichtemessung durchgeführt werden, dann ist eine Vorstellung zur Verlaufskontrolle in unserer Osteoporosesprechstunde empfohlen.
Tägliche Wundpflege des Oberlids mit Bepanthen.
Körperliche Schonung und auf ausreichende Flüssigkeitsaufnahme achten.
Bei Auffälligkeiten wie zunehmenden starken Kopfschmerzen, Übelkeit, rezidivierendem Erbrechen, Doppelbildern oder Schwindel, jederzeitige Vorstellung über unsere Notaufnahme.
Bei Zeichen einer Infektion wie Rötung, Schwellung, Schmerzen oder zunehmender Bewegungseinschränkung umgehende Wiedervorstellung in unserer Nothilfe.
Patienten ablehnen bei fehlendem cCT
Wir empfehlen die sofortige Vorstellung in einem Krankenhaus mit verfügbarer Computertomogrphie in der Notaufnahme (z.B. im UKA, Bobingen) zum Ausschluss einer intrakraniellen Blutung.
Verlegung Mann
Indikation cCT oder neurologische und kardiopulmonale Überwachung.
Aufgrund der bisher erfolgten klinischen und radiologischen Befunde ist weitere radiologische Diagnostik (z.B. mittels cCT/ CT) oder eine stationäre Überwachung für mind. 24h indiziert.
Für die erweiterte Diagnostik und Therapie erfolgt nach Rücksprache mit dem Dienstarzt / der Dienstärztin eine Verlegung ins Krankenhaus XXX.
Der Patient wird hierzu mit dem Rettungsdienst (Notarztbegleitet) verlegt.
Wir bedanken uns für die kollegiale Übernahme des Patienten.
Verlegung Frau
Indikation cCT oder neurologische und kardiopulmonale Überwachung.
Aufgrund der bisher erfolgten klinischen und radiologischen Befunde ist weitere radiologische Diagnostik (z.B. mittels cCT/ CT) oder eine stationäre Überwachung für mind. 24h indiziert.
Für die erweiterte Diagnostik und Therapie erfolgt nach Rücksprache mit dem Dienstarzt / der Dienstärztin eine Verlegung ins Krankenhaus XXX.
Die Patientin wird hierzu mit dem Rettungsdienst (Notarztbegleitet) verlegt.
Wir bedanken uns für die kollegiale Übernahme der Patientin.
Leichenschau I.
Exitus letalis bei Herz- und Nierenversagen nach
UCH-Diagnosen (auflisten).
Verlauf:
Am xxx wurde die Patientin/ der Patient durch unsere Pflege tot aufgefunden. Im Angesicht des Gesamtzustandes wurde auf eine Reanimation verzichtet.
Wir bedauern den Verlauf und verbleiben mit Mitgefühl.
Leichenschau II.
II. Leichenschau um : Uhr durch Dr.
Rigor Mortis.
Totenstille
Livideces post mortem.
Röntgen Indikation
Nach §23, Abs(1) der Röntgenverordnung: „Röntgenstrahlung darf unmittelbar am Menschen in Ausübung der Heilkunde oder Zahnheilkunde nur angewendet werden, wenn eine Person nach § 24 Abs. 1 Nr. 1 oder 2 hierfür die rechtfertigende Indikation gestellt hat. Die rechtfertigende Indikation erfordert die Feststellung, dass der gesundheitliche Nutzen der Anwendung am Menschen gegenüber dem Strahlenrisiko überwiegt.“
Da in diesem Fall der gesundheitliche Nutzen der Strahlenanwendung das damit verbundene Strahlenrisiko überwiegt, ist die rechtfertigende Indikation gegeben.
stfreu
Wir verweisen freundlich auf die vorangegangene Dokumentation.
Patient gegen ärztlichen Rat
Wir empfahlen dem Patienten die stat. Weiterbehandlung, Überwachung und Laborkontrolle, nach ausführlicher
Beratung und Aufklärung entlässt sich der Pat. gegen ärztlichen Rat und gegen Unterschrift.
Wir empfahlen der Patientin die stat. Weiterbehandlung, Überwachung und Laborkontrolle, nach ausführlicher
Beratung und Aufklärung entlässt sich die Pat. gegen ärztlichen Rat und gegen Unterschrift.
Wundversorgung Disclaimer
Wir weisen darauf hin, dass im Rahmen einer Notfallbehandlung nicht immer alle Ausprägungen einer Erkrankung (z. B. beginnende Entzündung) oder alle Folgen einer Verletzung (z. B. Verbleib von Glassplittern/Fremdkörper, Knochenfissur) sofort erkannt werden können.
Sollten Beschwerden verbleiben oder neu auftreten ist eine sofortige ärztliche Versorgung beim Hausarzt und ggf. eine weitere Vorstellung beim Facharzt unerlässlich (ggf. auch eine akute Wiedervorstellung bei uns).
Insbesondere bei Gipsanlage muss am Folgetag immer oder bei Beschwerden sofort eine ärztliche Kontrolle erfolgen.
Im Falle einer Thromboseprophylaxe ist die Kontrolle des Blutbildes und der Thrombozyten zur Erkennung einer heparininduzierten Thrombozytopenie einmal pro Woche notwendig.
Bei offenen Wunden oder nach erfolgter Wundversorgung bitten wir um Kontrolle des Tetanusschutzes und ggf. Auffrischung innerhalb 48 Stunden durch den Hausarzt.
Zweitmeinung
Nach Einholen einer Zweitmeinung und bei Wunsch einer operativen Versorgung wird sich der Patient erneut in unserer Sprechstunde vorstellen.
Zweitmeinung Verzicht
Der Patient verzichtet ausdrücklich auf das Einholen einer Zweitmeinung und wünscht eine operative Versorgung in domo.
Wichtige Telefonnummern: 0821 909 80 "xxx"
oder
0821 909 "-xxx" 80
CA Herrmann 107
LOA Walz 212
OA Brauch 214
Dankert 803
Vavylousaki 102
Isajevic 117
Zurloh 181
A1 -383
A2 -386
B1 -372
ZAM -670 -671
A2 -386
B2 -374
A3 -389
B3 -378
B4 -381 Privatstation
Amb 1 -297
Amb 2 -649
Amb 3 -441
CA Sek. UCH 80 684
HR Hr. Bohnenschuh -945
Küche/Speisesaal -415
Schreibdienst ambulante Briefe -458
Schreibdienst Entlassbrief -686
(Schreibdienst) BG -614
Röntgen -330
OP Terminvereinbarung -276 -824 -640 -641
Schmerzkonsil González -140 80-551
Mibi UKA 0821 400 2775
Prof. Hofmann Mibi UKA 0821 400 2750
Blutdepot UKA 0821 400 2782
Anleitung
Der Abschnitt Visite dient der schnellen und individuellen Dokumentation der täglichen Visite:
1. Über die Checkboxen auswählen wer bei Visite dabei war. Zur besseren Lesbarkeit kann der "Zeilenumbruch an/aus" geschaltet werden.
2.1 Entweder können die grün hinterlegten Textbausteine individuell zusammengeklickt werden.
2.2 Oder alternativ der entsprechende Textbaustein über die Eingabe des hellgelb hinterlegten Textkürzels erfolgen.
3. Anschließend über den blauen Button die dokumentierte Visite in die erweiterte Computerzwischenablage übernehmen.
4. An der entsprechenden Stelle im KIS kann dann mittels "strg + v" der entsprechende Textbaustein eingefügt werden.
Ruhigstellung & Miederversorgung
 OE
OE
 Hüfte
Hüfte
 Fuss
Fuss
 Kopf & WS & Schulter
Kopf & WS & Schulter
 VAV/SAV
VAV/SAV
vtb
Verband trocken, belassen, keine Umgebungsröte, keine Überwärmung.
vwt
Verbandswechsel: Wunde trocken und reizlos, keine Rötung, keine Überwärmung.
vwd
Verbandswechsel: Wunde trocken und reizlos, keine Rötung, keine Überwärmung. Drainage gezogen. Fördermenge: ml.
vws
Verbandswechsel: blutig-seröse Sekretion, keine Umgebungsröte, keine Überwärmung.
vwab
Verbandswechsel: altblutiges Pflaster, keine Umgebungsröte, keine Überwärmung.
vacd
VAC-Verband: SOG dicht, blutig-seröse Sekretion, keine Umgebungsröte, keine Überwärmung.
pdms
Periphere Durchblutung, Motorik und Sensibilität intakt. Rekap unter 3 Sek.
szb
Patient ist unter oraler Analgesie schmerzkompensiert, Schmerzmedikation wurde belassen.
szk
Patient ist unter oraler Analgesie und Schmerzkatheter schmerzkompensiert, Schmerzkatheter wird pausiert und morgen entfernt.
sza
Es bestehen noch Schmerzen, Analgesie wurde nach WHO-Stufenschema individuell angepasst.
szrt
Schmerzmedikation wurde auf NSAR + Tilidin reduziert.
szrn
Schmerzmedikation wurde auf NSAR reduziert.
mob1
Mobilisation eingeschränkt, bisher im Zimmer möglich.
mob2g
Mobilisation noch eingeschränkt, auf Stationsebene am hohen Gehwagen mobil.
mob2r
Mobilisation noch eingeschränkt, auf Stationsebene am Rollator mobil.
mob2k
Mobilisation gebessert, auf Stationsebene an Unterarm-Gehstützen mobil.
mob3
Mobilisation gut, Mobilisation an Unterarm-Gehstützen möglich, Patient auf Ebene und Treppe mobil.
mob4
Mobilisation gut, Patient auf Ebene und Treppe ohne Hilfsmittel mobil.
rxk
Heute Röntgenkontrolle.
labk
Heute Laborkontrolle.
nü1
Ab sofort bitte nüchtern lassen. Weitere Diagnostik mittels Rx/CT/MRT. Danach OP. Vor Mahlzeitgabe Rücksprache mit Dienstarzt UCH.
physio1
Physiotherapeutische Beübung und Mobilisation nach Post-OP Anordnung.
physio2
Bitte Kühlen, Hochlagern und Abschwellende Maßnahmen und manuelle Lymphdrainage.
ektrans
1 Ek transfundiert.
Aufklärung, Chargennummer, Verfallsdatum, Geburtsdatum,
Bed Side Test Ergebnis: , 1 Ek unter ärztlicher Aufsicht transfundiert. Keine allergischen Reaktionen. Pflege zu regelmäßiger Kontrolle der Vitalparameter angehalten.
Morgen oder übermorgen Laborkontrolle (BGA aussreichend) für Hb Kontrolle.
evisite
Abschlussvisite: weitgehend reizfreie und trockene Wundverhältnisse mit insgesamt nur noch mäßiger Schwellung, pDMS intakt. Abschlussgespräch geführt, auf Entlassmedikation mit Anwendung/Wirkung und Nebenwirkung hingewiesen, keine offenen Fragen mehr seitens d. Pat. Heute Entlassung.
cahv
Visite mit ausführlichem Gespräch mit Chefarzt Dr. med. Herrmann. Durchführung einer symptomorientierten Untersuchung. Das weitere Vorgehen wurde erläutert.
vnach1
Verband belassen, keine Veränderung, Physio gelaufen, weiteres Procedere besprochen.
vnachrx
Postop. Röntgenbild wurde Pat. ausgehändigt und der Befund besprochen. Verband trocken, belassen. Aktuell tolerable Schmerzen. Physio wurde bereits begonnen.
vnachgips
Postop. Röntgenbild wurde Pat. ausgehändigt und der Befund besprochen. Cast in regelrechter Anlage ohne Angabe von Druckstellen. Pat. wurde über Softcastanlage sowie mögliche Druckschäden aufgeklärt. Verband trocken, belassen. Aktuell tolerable Schmerzen. Physio wurde bereits begonnen.
pgps1
Heute Gipsanlage und Röntgenkontrolle. Nachmittags Befundbesprechung.
pgps2
Cast in regelrechter Anlage ohne Angabe von Druckstellen. Pat. ist über Softcast sowie mögliche Druckschäden aufgeklärt.
pgps1
Heute Gipsanlage und Röntgenkontrolle. Nachmittags Befundbesprechung.
eVisite
Entlassvisite am: um: 10:00 Uhr, durch: Dr.
Wundzustand: trocken und reizlos
Mobilisation
Gehstrecke: Stationsebene
Treppensteigen: möglich
Hilfsmittel: Unterarmgehstützen/ keine
Belastung: Vollbelastung im Vacoped beidseits
Bewegungsmas der betroffenen Gelenke:
OSG links: pFlex/dEx: 15-0-10
OSG rechts: pFlex/dEx: 20-0-10
Komplikationen
allgemein: keine
spezifisch: keine
postan
postop. Labor am Folgetag
postop. RöKo am Folgetag
postop. engmaschige pDMS Kontrollen und Dokumentation (KOMPARTMENT-Überwachung!!!), bei Auffälligkeiten Info Dienstarzt 80-777
Ruhigstellung mit Schiene Unterarmschiene und nach Fadenzug Anpassung zirkulärer Dynercast für 6 Wochen Ruhigstellung und Entlastung
Thromboseprophylaxe
MLD
milde Hochlagerung
Bitte Rezepte für Entlassung vorbereiten Schmerzmedikamente (Tilidin / Ibuprofen / Metamizol) N1 und Pflaster entsprechender Größe.
fixex
Fixateur externe anliegend, Pinpflege wird nach festgelegtem Klinikstandard durchgeführt; Pinstellen trocken und reizlos.
icuv
ZNS: wach, zu Person und Zeit orientiert, zu Ort nicht orientiert
Pupillen: mittelweit, isokor, direkt und indirekt lichtreagibel
CVS: HT rein, rhythmisch, normofrequent
Pulmo: VAG bds, leichtes Giemen
Abdomen: weich, regelrechte DG über allen Quadranten, keine AS, kein DS, keine Resistenzen
Haut: warm, trocken
Extremitäten: Beinödeme bds.
Wunden: Pflaster trocken, sauber.
asiaoe
Kraftgrade obere Extremität:
rechts: links:
Beugung Ellbogen: C5: 5/5 C5: 5/5
Dorsalext. Handgel: C6: 5/5 C6: 5/5
Streckung Ellbogen: C7: 5/5 C7: 5/5
Beugung Finger: C8: 5/5 C8: 5/5
Abduktion D5: T1: 5/5 T1: 5/5
Keine ausstrahlenden Schmerzen, keine dermatomspezifischen sensiblen Ausfälle.
asiaue
Kraftgrade untere Extremität:
rechts: links:
Beugung Hüfte: L2: 5/5 L2: 5/5
Streckung Knie: L3: 5/5 L3: 5/5
Dorsalext. OSG: L4: 5/5 L4: 5/5
Dorsalext. D1: L5: 5/5 L5: 5/5
Plantarflexion OSG: S1: 5/5 S1: 5/5
Keine ausstrahlenden Schmerzen, keine dermatomspezifischen sensiblen Ausfälle.
asiam100
Asia Motor Score:
Kraftgrade obere Extremität:
rechts: links:
Beugung Ellbogen: C5: 5/5 C5: 5/5
Dorsalext. Handgel: C6: 5/5 C6: 5/5
Streckung Ellbogen: C7: 5/5 C7: 5/5
Beugung Finger: C8: 5/5 C8: 5/5
Abduktion D5: T1: 5/5 T1: 5/5
= 25/25 = 25/25
Kraftgrade untere Extremität:
rechts: links:
Beugung Hüfte: L2: 5/5 L2: 5/5
Streckung Knie: L3: 5/5 L3: 5/5
Dorsalext. OSG: L4: 5/5 L4: 5/5
Dorsalext. D1: L5: 5/5 L5: 5/5
Plantarflexion OSG: S1: 5/5 S1: 5/5
= 25/25 = 25/25
_____________________
= 100/100
Keine ausstrahlenden Schmerzen, keine dermatomspezifischen sensiblen Ausfälle.
dRU
DRU: Sphinktertonus normal, kein Blut am Fingerling.
wsss
Keine ausstrahlenden Schmerzen, keine dermatomspezifischen sensiblen Ausfälle.
postopv
Post-OP-Visite, Patient wohl auf, über intraoperativen und zu erwartenden weiteren stationären Verlauf aufgeklärt, OP-Zugang ohne pathologischen Befund.
präopv
Prä-OP-Visite, Patient ist nüchtern, keine weiteren Fragen, OP-Markierung vorhanden.
wev
Wochenendvisite: Patient wohl auf, schmerzkompensiert, aktuell bestünden keine Probleme.
opthxdrainage
Indikation:
Pneumothorax / Hämatothorax rechts / links
OP-Bericht:
Pat. in Rückenlage, ITN /Analgosedierung
Ausgiebige Hautwischdesinfektion und steriles Abdecken, Aufsuchen des 4 ICR. Hier Hautinzision von 3cm im Verlauf der Rippen, stumpfe Tiefenpräparation mittels Schere. Am Oberrand der 5. Rippe Eröfffnen des Thorax und stumpfe Dilatation mit dem Finger. Nun Einführen der Bülau-Drainage mittels gebogener Kornzange und Vorschieben nach cranial-ventral. Anschließen der Wasserschleuse/ Medela-Pumpe. Dann Annaht der Drainage und Hautverschluss mittels EKN.
Steriler Verband.
Procedere:
Rx-Thorax zur Lagekontrolle und Pneu
evtl. Lagekorrektur
astverl
Indikation zur stationären Aufnahme mit neurologischer und kardiopulmonaler Überwachung. Die Überwachung gestaltete sich komplikationsfrei, d. Pat. war neurologisch und kardiopulmonal stabil.
Die Laborkontrolle ergab keine Auffälligkeiten.
Die sonographische /radiologische Kontrolle ergab keine Auffälligkeit /keine Befundänderung.
D. Pat. konnte nach der Überwachung aus der stationären Behandlung entlassen werden.
stfreu
Wir verweisen freundlich auf die vorangegangene Dokumentation.
kwt
Restliche körperliche Untersuchung ohne sicheren Hinweis für Verletzungen.
nabc
Wacher, 4 fach-orientierter Patient, Pupillen isokor und bds direkt + indirekt lichtreagibel. Keine Übelkeit, kein Erbrechen, kein Schwindel, keine Kopfschmerzen, keine Amnesie. Kein Anhalt für ein neurologisches Defizit.
Keine ipsilateralen Halsschmerzen an der Vorderseite (Karotidynie oder Kopfschmerzen (retroorbital), keine Schmerzen submastoidal. Kein Horner-Syndrom oder Hirnnervenausfälle, keine Ausfälle der kaudalen Hirnnerven (N. lingualis, N. facialis, Chorda tympani, N. accessorius, N.hypoglossus). Kein Tinnitus. Keine peripheren neurologischen Ausfälle.
Cranium: kein Kalottendruckschmerz, keine Prellmarken
HWS: kein Klopfschmerz, frei beweglich, kein axialer Stauchungsschmerz, endgradige Rotations, Flexions-und Extensionsbewegungen sind schmerzfrei möglich
Thorax: kein sternaler und thorakaler Druckschmerz
Arme: frei beweglich, Sensorik und Durchblutung intakt
BWS und LWS: kein Klopfschmerz, frei beweglich
Becken: stabil, ISG und Sacrum nicht druckdolent, Hüftgelenke ohne DS, kein DS über der Symphyse oder Leiste bds.
Beine: kein DS über den Kniegelenken oder Sprunggelenken bds, keine Parästhesien, frei beweglich, Sensorik und Durchblutung intakt
Abdomen: weich, keine Abwehrspannung.
narad
linker / Rechter Arm:
Schulter frei beweglich ohne Druckschmerz, Ellenbogen ohne Druckschmerz über den Knochenvorsprüngen, E/F 0-0-130°, Pro-/Supination endgradig schmerzhaft im DRUG, kein Druckschmerz über dem prox. oder mittleren Unterarm.
Mäßige / Deutliche Schwellung über dem distalen Unterarm, Druckschmerz über dem DRUG, schmerzbedingt eingeschränkte Beweglichkeit im Handgelenk, kein/ mäßiger / deutlicher Druckschmerz über der Tabatière, kein Druckschmerz über den Metacarpalia 1-5, kein Druckschmerz über den Fingern, Finger frei beweglich, Daumenopposition bis D4 möglich, pDMS intakt.
Keine weitere Beschwerdeangabe.
Wir empfehlen/ bitten um:
- weitere Behandlung beim niedergelassenen Unfallchirurgen oder Orthopäden
- Ruhigstellung in der Unterarm-Schiene für 1 Woche, danach Anlage zirkulärer CAST für weitere 5 Wochen
- Röntgenkontrollen in 4, 7, 11 Tagen sowie 4 und 6 Wochen
- eine bedarfsgerechte antiphlogistische Therapie,
- Schonung,
- Hochlagerung,
- lokale Kühlung
Wir empfehlen zur CRPS-Prophylaxe eine suffiziente Analgesie sowie Vitamin C 500 - 1000mg 1x/Tag für 50 Tage.
Bei sekundärer Dislokation muss ggf. doch eine operative Therapie erfolgen. Hierfür ist eine Wiedervorstellung gerne möglich.
Bei Besonderheiten ist eine Wiedervorstellung in unserer Hochschulambulanz nach telefonischer Terminvereinbarung gerne möglich.
navor
Keine relevanten Vorerkrankungen, keine rheologische Medikation.
Tetanusschutz anamnestisch intakt.
opDk
Bei der Patientin besteht eine mediale Schenkelhalsfraktur auf der linken/rechten Seite. Es ist die Implantation einer Duokopfprothese indiziert. Die Patientin wurde über Operationsnotwendigkeit, operatives Vorgehen, Risiken und Komplikationsmöglichkeiten (Wundheilungsstörung, Infektion, Blutung, Verletzung von Gefäß-Nervenstrukturen, Thrombose, Embolie, postoperative Beinlängendifferenz, Luxationstendenz, evtl. notwendige Fremdblutübertragung mit den entsprechenden Infektions- und Allergierisiken) aufgeklärt und weiß über Wesen und Bedeutung des Eingriffes bescheid. Alle bestehenden Fragen konnten dabei geklärt werden. Nach ausreichender Bedenkzeit wurde die schriftliche Einverständniserklärung für den Eingriff erteilt. Präoperativ wurden die Prothesenkomponenten anhand der zur Verfügung stehenden Röntgenaufnahmen geplant.
Die Operation wird in re-Seitenlage durchgeführt. Die Lagerung wurde fachgerecht durchgeführt und vom Operateur vor Beginn der operativen Maßnahmen kontrolliert.
Nach genügender Hautdesinfektion und sterilem Abdecken erfolgt ein typischer antero-lateraler Zugang nach Bauer. Die ventrale Kante des Trochanter major liegt dabei in der Mitte des geraden Hautschnittes. Nach Durchtrennen des Subkutangewebes und Blutstillung erfolgt die Eröffnung der Faszia lata. Nun wird der M. glutaeus medius spärlich inzidiert, so dass die ventrale Hüftgelenkskapsel mit 3 Hohmann-Hebeln eingestellt werden kann. Nach Resektion der ventralen Kapsel werden die Hohmann-Hebel nach intraarticulär umgesetzt. Nach Identifikation der korrekten Osteotomielinie wird der Schenkelhals mit der oszillierenden Säge durchtrennt. Nun wird das Extraktionsinstrument in den Hüftkopf eingeschraubt und der verbleibende Hüftkopf unter Zuhilfenahme des Luxationslöffels luxiert. Zur besseren Darstellung der Hüftgelenkspfanne werden die Hohmann-Hebel umgesetzt und die Hüfgelenkskapsel, soweit notwendig, nachreseziert. Einzelne Osteophyten am Pfannenrand werden mit dem Luer bzw. dem Meißel abgetragen. Der Hüftkopf misst 46 mm im Durchmesser. Zur Reposition wird später eine 46er Außenschale verwendet.
Nun Übergehen zur Präparation des Femurschaftes. Hierzu wird das Bein in korrekte 90° Außenrotation und maximale Adduktion gebracht. Der Markraum wird nach entsprechender Präparation und Kontrolle der korrekten Osteotomiehöhe mit dem Hohlmeißel eröffnet, gleich-zeitig die Gleitrinne für den Prothesenschaft im Trochanter major geschaffen. Mit der Reibeahle wird der Markraum für die Raspelung vorbereitet. Es folgt das stufenweise Aufraspeln des Fe-murschaftes bis zur Größe von 11.25. Nach sorgfältigem Spülen des Markraumes wird der frische Zement in den Markraum eingebracht. Der entsprechende Gerad-Schaft wird nun in den Zement bis zum korrekten Prothesenüberstand eingeschoben. Die Probereposition nach Aushärten des Zementes mit dem mittleren Probierkopf zeigt keine Luxationstendenz in maximaler Extension/Außenrotation sowie in maximaler Flexion/Innenrotation. Somit wird mit dem mittleren Kopf reponiert.
Die Wunde wird nun sorgfältig ausgespült und auf Bluttrockenheit überprüft. Einzelne Blutungen werden gestillt. In die Tiefe wird eine 16 Charriere-Redon-Drainage um den Schenkelhals eingelegt. Der M. glutaeus medius wird rekonstruiert. Im subfaszialen Bereich wird eine 12 Charriere-Drainage eingelegt. Es folgt die Einzelknopfnaht der Fascia lata. Nun wird das OP-Gebiet nochmals ausgespült und eine 10 Charriere-Redon-Drainage in den Subkutanbereich eingelegt. Es folgen Subkutannähte sowie die fortlaufende Hautnaht. Nach Anlage eines sterilen Wundverbandes wird das operierte Bein mit einer elastischen Binde komprimierend gewickelt.
Procedere:
1. Bereitstellen eines Toilettenaufsatzes
2. Vermeiden von tiefen Sitzen
3. Vermeiden von Fexion über 90° sowie Außenrotation in Extensionsstellung
4. Mobilisation unter Vollbelastung
oppfna
Bei der Patientin besteht eine pertrochantäre Femurschaftfraktur auf der linken Seite. Es ist die Osteosynthese mit einem Standard- PFN A indiziert. Die Patientin wurde über Operationsnotwendigkeit, operatives Vorgehen, Risiken und Komplikationsmöglichkeiten (Wundheilungsstörung, Infektion, Blutung, Verletzung von Gefäß-Nervenstrukturen, Thrombose, Embolie, postoperative Rotationsabweichung, Frakturheilungsstörung, evtl. notwendige Fremdblutübertragung mit den entsprechenden Infektions- und Allergierisiken) aufgeklärt und weiß über Wesen und Bedeutung des Eingriffes Bescheid. Alle bestehenden Fragen konnten dabei geklärt werden. Nach ausreichender Bedenkzeit wurde die schriftliche Einverständniserklärung für den Eingriff erteilt.
Die Operation wird in Rückenlage auf dem Extensionstisch vorgenommen. Die Lagerung wurde fachgerecht durchgeführt und vom Operateur vor Beginn der operativen Maßnahmen kontrolliert. Dabei wurde die Fraktur geschlossen reponiert.
Nach genügender Hautdesinfektion und sterilem Abdecken erfolgt ein Längsschnitt oberhalb des Trochanter majors. Nach Durchtrennen der Haut und der Glutealfaszie wird die Trochanterspitze stumpf unter Bildwandlerkontrolle dargestellt. Es folgt das Einbringen des Führungsdrahtes in das Femur unter Bildwandlerkontrolle in beiden Ebenen. Bei korrekter Lage dieses Drahtes wird durch die Gewebeschutzhülse der Markraum mit dem Bohrer eröffnet. Das Einschieben des 11er Nagels bereitet keine Schwierigkeiten. Es folgt die zweite Inzision an der Oberschenkelaußenseite zum Einbringen der Helixklinge mit Durchtrennung der Faszia lata. Bei korrekter Lage des Nagels wird der Zieldraht für die Helixklinge unter zweidimensionaler Röntgenkontrolle mit Hilfe des Zielgerätes eingebracht. Es folgt die Längenbestimmung der Helixklinge mit dem Längenmessinstrument. Zunächst wird über den Zieldraht die Kortikalis mit dem Kortikalisbohrer eröffnet. Sodann wird die Längeneinstellung des Dreistufenbohrers kontrolliert und der Zieldraht überbohrt. Anschließend wird die 95er Helixklinge eingeschlagen. Die Klinge liegt in beiden Ebenen in korrekter Position. Nach dem Einschlagen der Helixklinge wird der Einschlaghandgriff nach rechts gedreht um die Rotationssicherung der Helixklinge zu sichern und die Klinge vom Einschläger zu entkoppeln. Die distale Verriegelung wird über den Zierbügel dynamischmit 2 Bolzen vorgenommen. Das proximale Nagelende wird mit einer Verschlußkappe verschlossen. Die abschließende Bildwandlerkontrolle dokumentiert das zufriedenstellende Osteosyntheseergebnis.
Nach ausgiebiger Wundspülung erfolgt der schichtweise Wundverschluß. Eine Redondrainage wird in beide Wunden eingelegt. Nach Hautnaht erfolgt der sterile Wundverband sowie die elastische, komprimierende Wickelung des Beines.
Procedere:
1. Mobilisation unter Vollbelastung
proxfem
Der / Die Patientin sei WANN zuhause / im betreuten Wohnen / im Pflegeheim auf die rechte / linke Hüfte gestürzt. Aufgrund immobilisierender Schmerzen erfolgte mit Notarzt / Rettungsdienst der unkomplizierte Transport in unsere Klinik. Bisher alleine / mit dem Lebenspartner / Familie lebend, Selbstversorger / Unterstützung durch Angehörige / Sozialdienst.
Pflegegrad ...
Gehstrecke ...
Treppen steigen ...
Hilfsmittel ...
Keine rheologisch wirksame Medikation zu eruieren / Einnahme von ..., zuletzt am ... um ... (verlässlich ja / nein); Indikation: ...
Medikamentenplan (nicht) vorhanden.
Größe cm, Gewicht kg.
Verlauf:
Stat. Aufnahme (Zeitpunkt, wohin).
Operative Versorgung nachgemeldet für ... / im Verlauf. Dazu NÜCHTERN lassen am ...
AKS, 2EKs gekreuzt. Aufklärung (noch nicht) erfolgt.
Lagerung in flacher Schaumstoffschiene.
TM4 ISAR-Screening
Anforderung Geriatrisches Konsil (Geriatrische Mitbehandlung)
Hausmedikamente eintragen
Thromboseprophylaxe (Dalteparin oder Enoxaparin=Clexane, gewichtsadaptiert, Halbtherapeutisch/Volltherapeutisch, je nach Risiko)
Vermutl. Rehafähig? -> Soz-Dienst informieren (Geri-Reha(vorher eingeschränkt, aber nicht dement)/Ortho-Reha (vorher sehr fit))
naschult
Schultergelenk links/rechts:
Keine Schwellung, keine Rötung, Epidermis intakt.
Abduktion/Adduktion: 180/0/40°,
Flexion/Extension: 170/0/40°,
Innenrotation/Außenrotation (OA anliegend und UA 90° Beugung): 95/0/60°,
Schürzengriff nicht eingeschränkt, Nackengriff nicht eingeschränkt, keine Beschwerden bei Abduktion zwischen 60-120° (Painful-Arc), Lift-Off-Test (M.supraspinatus) und Belly-Press-Test (M.subscapularis) problemlos möglich, Jobe-Test problemlos möglich, Sulcus intertubercularis unaufällig. Drop-Arm-Sign unauffällig. Keine Instabilität, kein Anhalt für ein fokal neurologisches Defizit.
naellb
Ellbogen links/rechts:
Keine Schwellung, keine Rötung, Epidermis intakt,
Flexion/Extension: 150-0-10, IRO/ARO (Pronation/Supination) nicht schmerzhaft und nicht eingeschränkt.
Kein Druckschmerz Olekranon, kein Druckschmerz Epicondylus humeri lateralis/medialis. Kein DS Radiusköpfchen. pDMS intakt.
nahüftg
Keine Schwellung, keine Rötung, Cutis intakt.
Kein Druckschmerz über dem Hüftgelenk, der Leiste oder dem Trochanter major. Jedoch schmerzhafte endgradig freie Beweglichkeit:
F/E 140/0/15°, Ab-/Adduktion 40/0/25°. Innen-/Außenrotation (bei 90° gebeugter Hüfte) 35/0/45°.
ROM Hüfte rechts + links frei, kein axialer Stauchungsschmerz, kein Trochanterklopfschmerz, kein Kapselmuster.
pDMS schmerzbedingt reduziert, jedoch intakt.
naknie
Linkes / Rechtes Bein:
Kein Druckschmerz über dem Hüftgelenk, der Leiste oder dem Trochanter major.
Im Bereich Kniegelenks zeigt sich eine mäßige / deutliche Schwellung, keine äußeren Verletzungszeichen, kein Hinweis auf einen intraartikulären Erguss, endgradig schmerzhafte freie Beweglichkeit mit E/F 0-0-120°,
regelrechte Artikulation der Patella, Zohlen-Zeichen negativ, Streckapparat intakt, das Bein kann gestreckt angehoben werden.
Seitenbänder seitengleich stabil, Meniskuszeichen negativ (positiv für Innenmeniskus/ Außenmeniskus), keine vermehrte vordere oder hintere Schublade im Seitenvergleich.
Sprunggelenk frei beweglich ohne Schmerzangabe, pDMS intakt. Kein Hinweis für TVT, Haut ubiquitär intakt, Fußpulse opB bds.
Keine weitere Beschwerdeangabe. Kein Hinweis auf weitere Verletzung in der orientierenden Untersuchung.
naosg
Linkes / Rechtes Bein: Kniegelenk frei beweglich, kein Druckschmerz über der prox. oder mittleren Fibula, mäßige Schwellung im Bereich des Außenknöchels ohne Hämatombildung. Innenknöchel frei.
Deutlicher Druckschmerz unter dem Außenknöchel und über dem Lig. talofibulare anterius, kein Druckschmerz über der vorderen Syndesmose, kein Malleolen-Kompressionsschmerz, endgradig schmerzhafte Beweglichkeit E/F 20-0-40°, kein Talus-Vorschub, kein Druckschmerz über dem Mittelfuß oder den Zehen, pDMS intakt,
Gehen mit leichtem Schonhinken möglich, keine weitere Beschwerdeangabe.
asiao
Kraftgrade obere Extremität:
rechts: links:
Beugung Ellbogen: C5: 5/5 C5: 5/5
Dorsalext. Handgel: C6: 5/5 C6: 5/5
Streckung Ellbogen: C7: 5/5 C7: 5/5
Beugung Finger: C8: 5/5 C8: 5/5
Abduktion D5: T1: 5/5 T1: 5/5
Keine ausstrahlenden Schmerzen, keine dermatomspezifischen sensiblen Ausfälle.
asiau
Kraftgrade unteren Extremität:
rechts: links:
Beugung Hüfte: L2: 5/5 L2: 5/5
Streckung Knie: L3: 5/5 L3: 5/5
Dorsalext. OSG: L4: 5/5 L4: 5/5
Dorsalext. D1: L5: 5/5 L5: 5/5
Plantarflexion OSG: S1: 5/5 S1: 5/5
Keine ausstrahlenden Schmerzen, keine dermatomspezifischen sensiblen Ausfälle.
asiam
Asia Motor Score:
Kraftgrade obere Extremität:
rechts: links:
Beugung Ellbogen: C5: 5/5 C5: 5/5
Dorsalext. Handgel: C6: 5/5 C6: 5/5
Streckung Ellbogen: C7: 5/5 C7: 5/5
Beugung Finger: C8: 5/5 C8: 5/5
Abduktion D5: T1: 5/5 T1: 5/5
= 25/25 = 25/25
Kraftgrade untere Extremität:
rechts: links:
Beugung Hüfte: L2: 5/5 L2: 5/5
Streckung Knie: L3: 5/5 L3: 5/5
Dorsalext. OSG: L4: 5/5 L4: 5/5
Dorsalext. D1: L5: 5/5 L5: 5/5
Plantarflexion OSG: S1: 5/5 S1: 5/5
= 25/25 = 25/25
_____________________
= 100/100
Keine ausstrahlenden Schmerzen, keine dermatomspezifischen sensiblen Ausfälle.
nalumb
Pat. berichtet über atraumatische Rückenschmerzen seit ca. 1 Woche. Bei Schmerzprogredienz und primär analgetischer Therapie, verschrieben durch den HA, erfolgt nun die selbstständige Vorstellung in der Notaufnahme. Aktuell werden keine Analgetika eingenommen.
Kein DS oder KS entlang der WS, Extension Flexion nicht eingeschränkt. Kein ISG Schmerz. Keine Blasen oder Mastdarmstörung, keine Reithosenanästhesie. Kein sensomotorisches Defizit peripher. SLR negativ bds. Regelrechter Gang. Stand- und Gangvaria darstellbar. Kein Hinweis auf Infektion, Trauma, neurologische Ausfälle oder pos. Tumoranamnese.
Auf ein Röntgenbild wurde aufgrund fehlender „red flags“ (Fraktur, Entzündung, Tumorverdacht, neurologisches Defizit) notfallmäßig verzichtet.
Wir empfehlen eine bedarfsgerechte antiphlogistische Therapie, lokale Wärmeanwendung und Schonung. z.B. mittels
Ibuprofen 600mg 1-0-1 bis zu 1-1-1, Pantoprazol 20mg 1-0-0 (während der Ibuprofen-Einnahme), alternativ Omeprazol 20mg 1-0-0 (während der Ibuprofen-Einnahme),
Metamizol 500mg 1-1-1-1 bis zu 2-2-2-2 (Bitte regelmäßige Blutbildkontrollen.),
sowie Tilidin 50/4mg 1-0-1 nach Bedarf bis maximal 3-3-3 Tabletten (Achtung: Fahruntüchtigkeit während der Tilidin-Einnahme).
Bei Beschwerdepersistenz über 1-2 Wochen empfehlen wir eine Vorstellung beim niedergelassenen Orthopäden oder Unfallchirurgen zur klinischen Kontrolle und ggf. zur erweiterten Diagnostik mittels MRT.
Bei Besonderheiten ist eine Wiedervorstellung im MVZ oder der Ambulanz nach telefonischer Terminvereinbarung gerne möglich.
nawundv
Wundversorgung in Lokalanästhesie / Regionalanästhesie / Leitungsanästhesie nach Oberst unter sterilen Kautelen erfolgte die Inspektion, Desinfektion, Spülung, Wundversorgung mit EKN, Verband
Wir bitten um regelmäßige Befund- und Wundkontrolle durch den Hausarzt und Fadenzug nach 12-14 Tagen.
Wir empfehlen die Wunde sauber und trocken halten, vorübergehende Schonung und bedarfsgerechte Analgesie.
Bei Besonderheiten ist eine Wiedervorstellung in unserer Hochschulambulanz nach telefonischer Terminvereinbarung gerne möglich, in dringlichen Fällen über unserer Notaufnahme.
natet
Wir bitten um Abklärung des Tetanusimpfschutzes und ggf. Auffrischung über den Hausarzt binnen 48h nach Trauma. Die Pat. wurde hierauf ausdrücklich hingewiesen und über mögliche Folgen aufgeklärt.
nacom
Wir bitten um klinische Kontrolle durch den Hausarzt und empfehlen weitere vorübergehende Schonung und das Meiden von Reizüberflutung.
Bei Auftreten von Übelkeit, Erbrechen, Störungen des Wachheitsgrades, Sehen von Doppelbildern oder sonstigen Auffälligkeiten sofortige Wiedervorstellung besprochen.
Bei Besonderheiten ist eine Wiedervorstellung in unserer Ambulanz nach telefonischer Terminvereinbarung gerne möglich.
narip
Weiterhin empehlen wir das Achten auf regelhafte pulmonale Ventilation, Atemtherapie zur Pneumonie-Prophylaxe und bitten um Befundkontrollen durch den Hausarzt, bei Schmerzpersistenz empfehlen wir eine Vorstellung beim niedergelassenen Unfallchirurgen oder Orthopäden ggf. zur erweiterten Diagnostik.
Bei akuter Atemnot oder Auftreten von abdominellen Schmerzen bitten wir um unmittelbare Wiedervorstellung bzw. Vorstellung im nächstgelegenen Krankenhaus (z.B. mit dem Rettungsdienst 112).
Bei Besonderheiten ist eine Wiedervorstellung in unserer Ambulanz nach telefonischer Terminvereinbarung gerne möglich.